







 電腦刀
電腦刀
 螺旋刀
螺旋刀
 諾力刀
諾力刀
 銳速刀
銳速刀
 弧形刀
弧形刀
 亞瑟刀
亞瑟刀
 真光刀
真光刀
 加馬刀
加馬刀
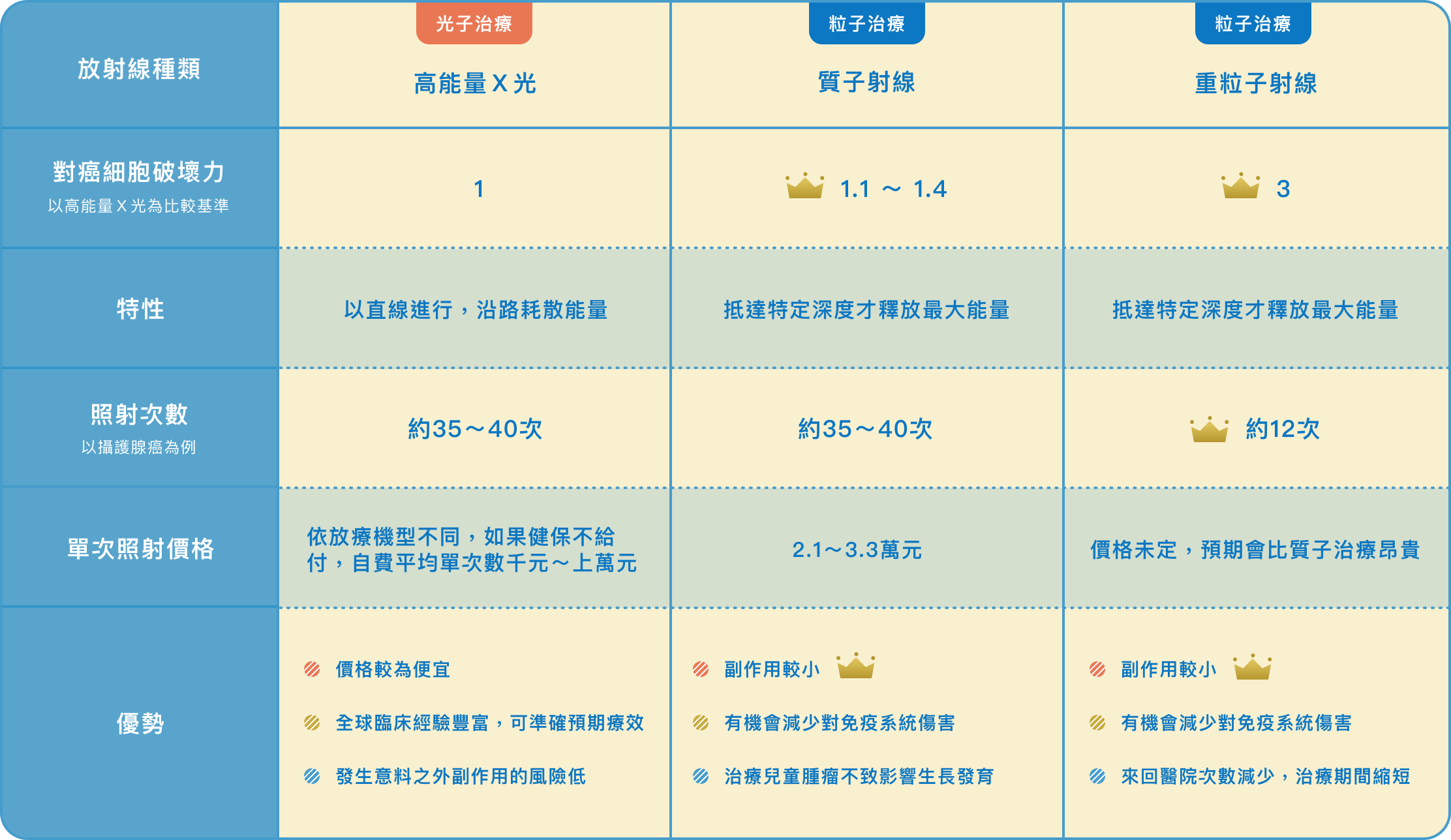
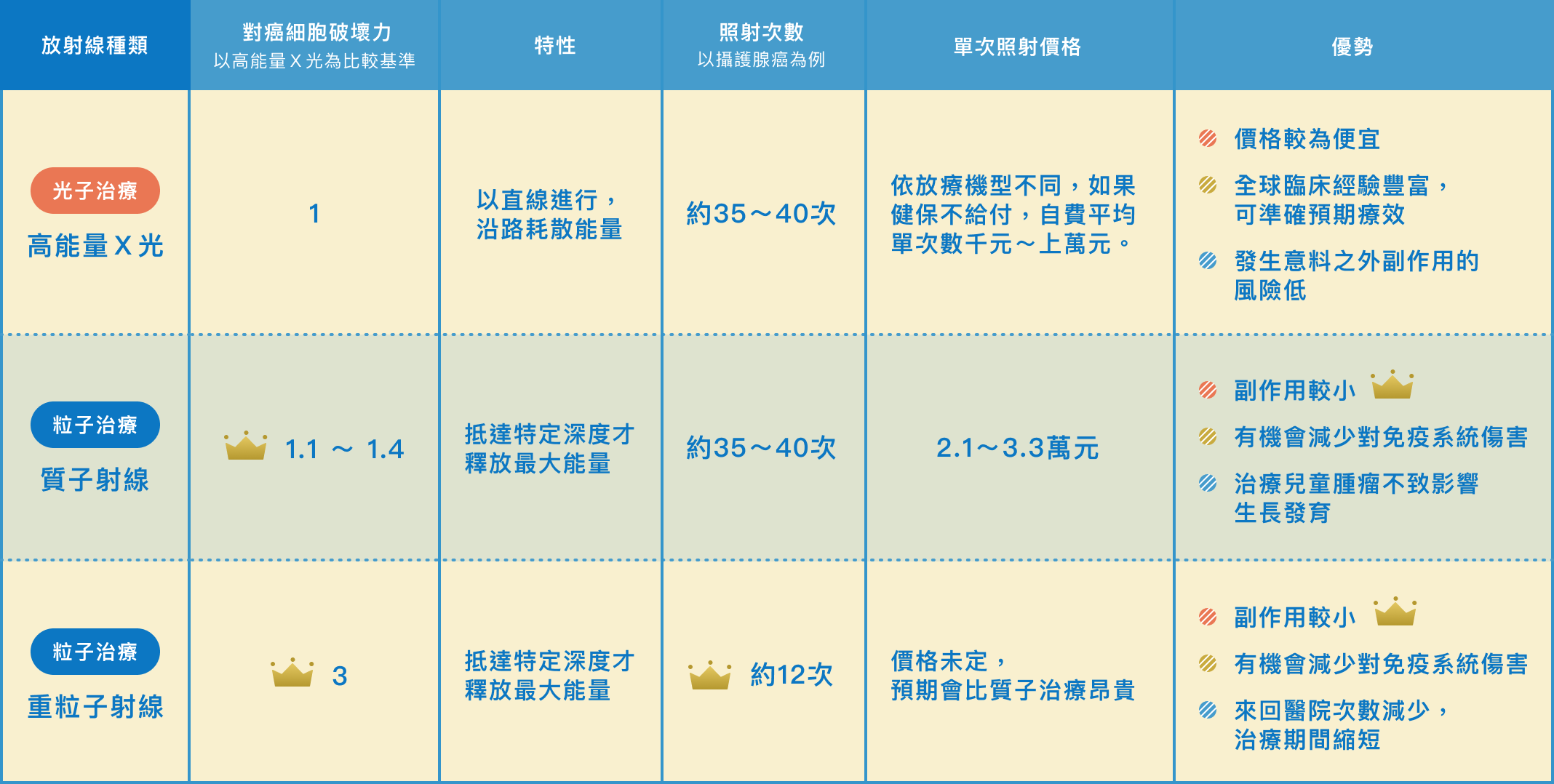
 質子治療
質子治療
 重粒子治療
重粒子治療

 腔內放射線治療
腔內放射線治療
 組織插種治療
組織插種治療
 碘131療法
碘131療法
 鐳223療法
鐳223療法
 硼中子捕獲治療 (BNCT)
硼中子捕獲治療 (BNCT)
 攝護腺癌特異性膜抗原 (PSMA) 治療
攝護腺癌特異性膜抗原 (PSMA) 治療
 肽受體-放射性核素治療 (PRRT)
肽受體-放射性核素治療 (PRRT)

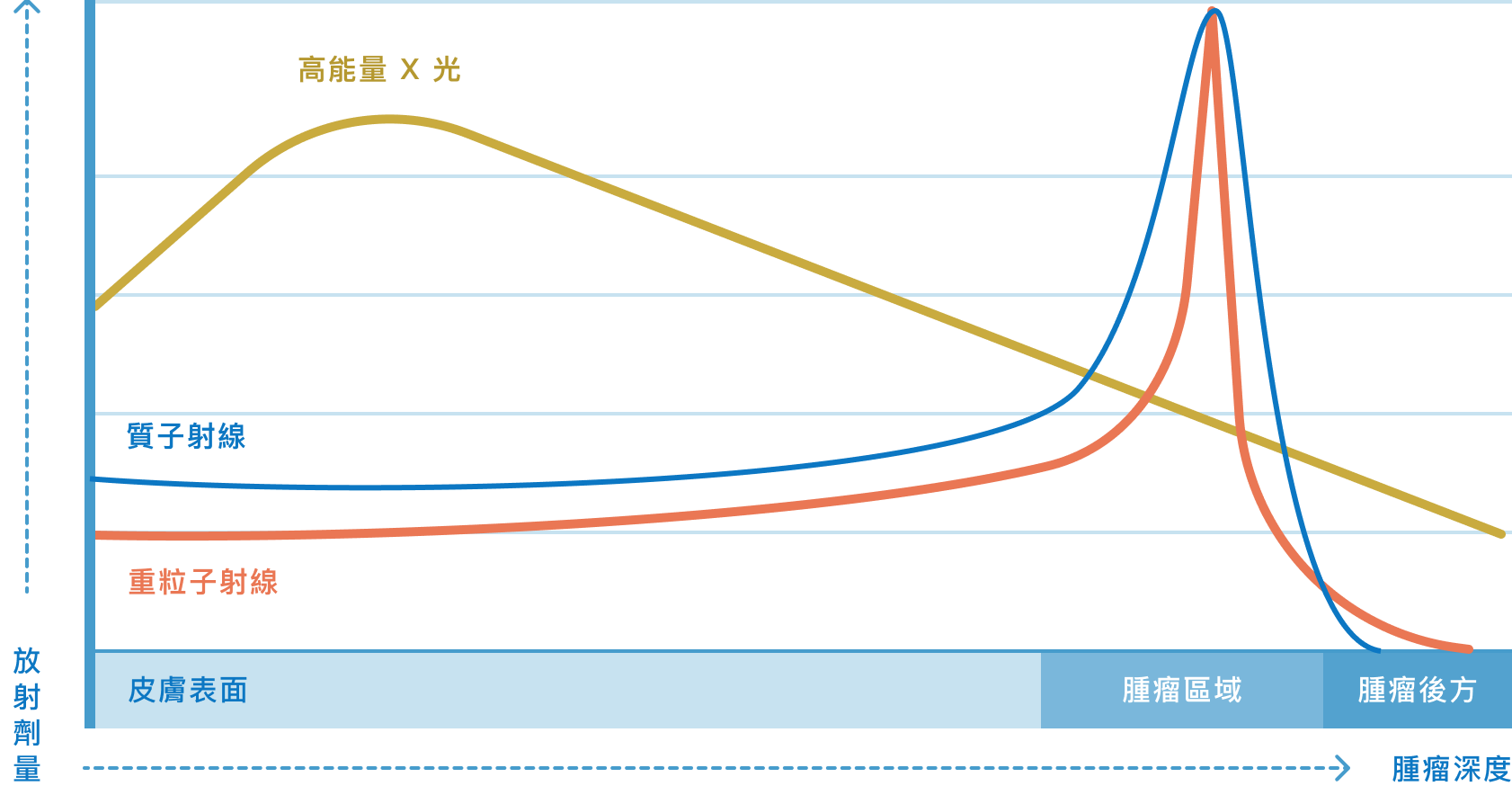
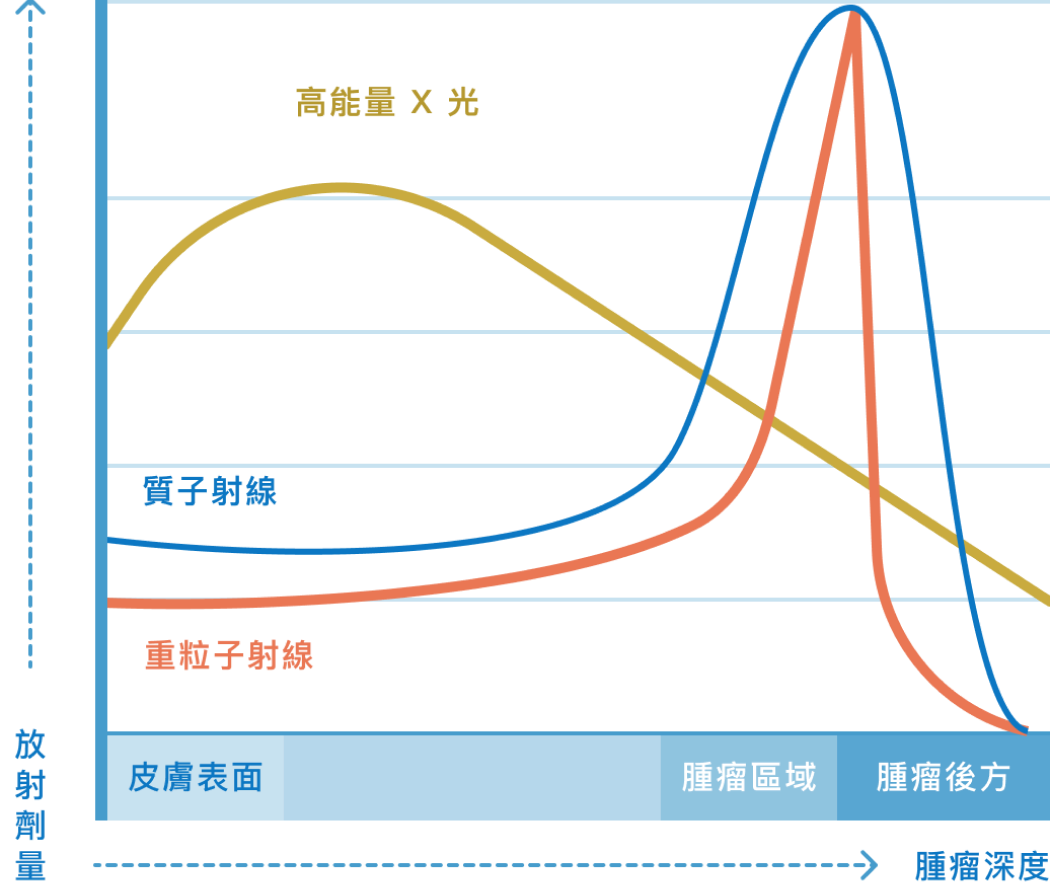
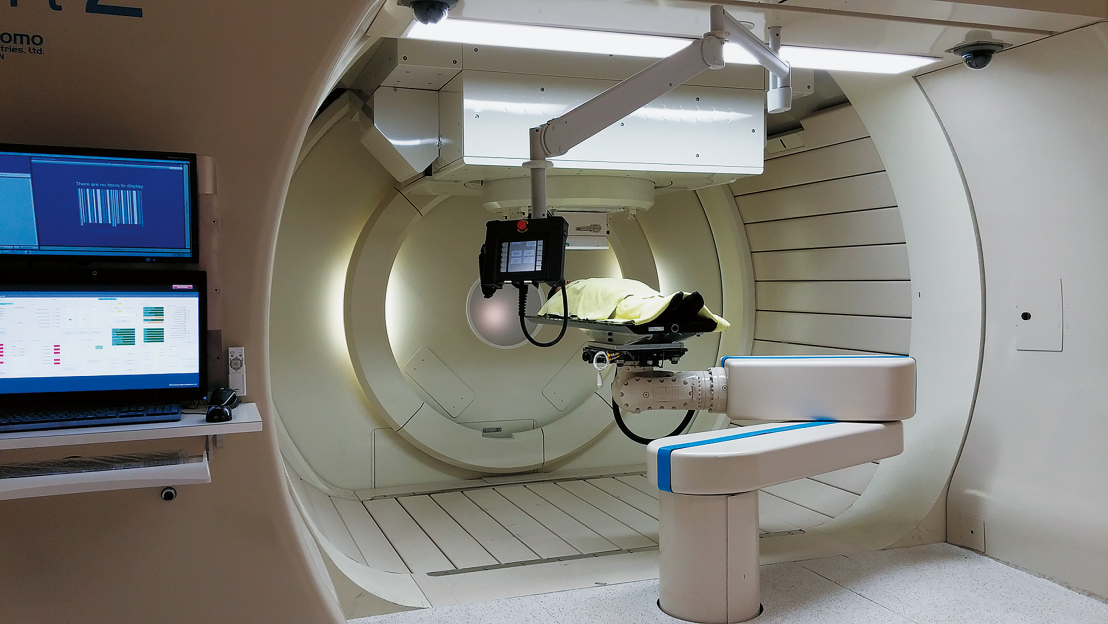
台灣在2022年以前,僅有林口長庚和高雄長庚醫院成立質子治療設施,2022年8月台北醫學大學附設醫院質子中心開始營運,是國內第3座質子治療中心。
接下來,台大醫院癌醫中心分院的質子機即將運作,中國醫藥大學附設醫院、台中榮民總醫院和義大醫院也已經通過衛生福利部核准,將興建質子治療中心。








 對腫瘤殺傷力強,治療次數可以減到最低
對腫瘤殺傷力強,治療次數可以減到最低
 副作用輕微
副作用輕微
 有效抑制腫瘤生長
有效抑制腫瘤生長
 症狀可大幅減輕,提升癌友生活品質
症狀可大幅減輕,提升癌友生活品質
 有效抑制腫瘤生長
有效抑制腫瘤生長
 可明顯減輕不舒服症狀,提高生活品質
可明顯減輕不舒服症狀,提高生活品質



